Ortopedia
Kompleksowe leczenie schorzeń i urazów narządu ruchu. Wybitni specjaliści ortopedii i traumatologii narządu ruchu, współpracujący z radiologami i fizjoterapeutami dedykowanymi układowi ruchu, osiągają doskonałe rezultaty leczenia zarówno zachowawczego, iniekcji, jak również operacyjnego uszkodzeń zwyrodnieniowych i urazowych narządu ruchu, przyczyniając się do przywrócenia funkcji i eliminacji bólu.
Centrum Medyczne Dobra proponuje:
- konsultacje ortopedy
- badanie preluksacyjne – USG bioder z konsultacją ortopedyczną u niemowląt w 4. tygodniu, 3. i 6. miesiącu życia
- iniekcje preparatów kwasu hialuronowego oraz preparatów autogennych (osocza bogatopłytkowego, komórek macierzystych (mezenchymalnych))
- nakłucie zbiorników płynowych – ganglionów, torbieli, kaletek
- leczenie operacyjne schorzeń i urazów narządu ruchu
artroskopia stawu kolanowego: zabiegi naprawcze łąkotek, rekonstrukcja więzadła krzyżowego przedniego i tylnego, więzadeł pobocznych, zabiegi naprawcze chrząstki
artroskopia stawu ramiennego: odbarczenie przestrzeni podbarkowej, szycie obrąbka łopatki w nawykowych zwichnięciach, naprawa stożka rotatorów
NASZ ZESPÓŁ

dr Maciej
WALCZAK
specjalista ortopedii
i traumatologii narządu ruchu
🇬🇧 🇸🇪

dr Krzysztof
POBŁOCKI
specjalista ortopedii
i traumatologii narządu ruchu
🇬🇧 🇩🇪
CZYTAJ WIĘCEJ
W Centrum Medycznym Dobra wykonujemy iniekcje do stawów i tkanek pozastawowych. Czasami jest to prosty zabieg, szczególnie, jeśli miejsce docelowe jest łatwo dostępne np. zbiornik płynu nad rzepką znajdujący się tuż pod skórą. Natomiast, gdy miejsce docelowe jest trudniej dostępne np. przy grubszej tkance podskórnej, przy zniekształceniach tkanek, zrostach, ograniczonej ruchomości itp., zabieg może wymagać dużego doświadczenia i wsparcia USG. Nakłucie i iniekcja pod kontrolą USG zwiększa szansę dotarcia w wyznaczone miejsce za pierwszym razem. Może to skrócić czas procedury i zwiększyć skuteczność stosowanej terapii.
- INIEKCJE KWASU HIALURONOWEGO
- INIEKCJE OSOCZEM BOGATOPŁYTKOWYM
- INIEKCJE KOMÓREK MEZENCHYMALNYCH
- INIEKCJE SANAKIN
INIEKCJE DOSTAWOWE KWASU HIALURONOWEGO
Wiskosuplementacja to metoda leczenia zmian zwyrodnieniowych stawów. Leczenie polega na wstrzyknięciu roztworu soli kwasu hialuronowego do zmienionego chorobowo stawu kolanowego – dzięki temu dochodzi do poprawy właściwości płynu maziowego. Zastrzyki z kwasu hialuronowego na odbudowę chrząstki wpływają na zwiększenie zakresu ruchomości stawu kolanowego oraz ograniczają ból kolana.
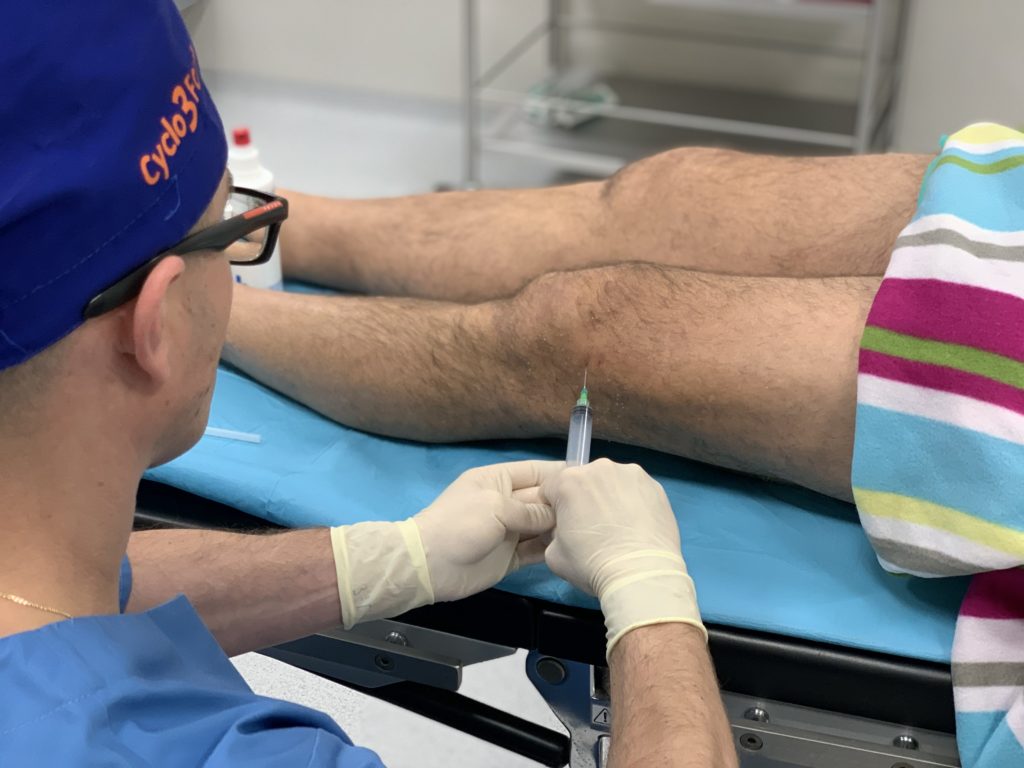
Zastrzyki w kolano na odbudowę chrząstki – jak działają?
Powstanie zmian zwyrodnieniowych stawów jest procesem postępującym i długotrwałym, a w obecnych czasach wręcz trudnym do uniknięcia. Zastosowany zabieg iniekcji dostawowej wiskosuplementem wywołuje następujące zmiany:
- przyczynia się do ograniczenia dolegliwości bólowych, związanych z procesem chorobowym stawów
- ogranicza dyskomfort
- zwiększa wydzielanie mazi stawowej na powierzchnię chrząstek stawowych
- zmniejsza tarcie
- poprawia ruchomość w stawie
W większości przypadków korzystne efekty są dostrzegane przez pacjentów już po około 7–10 dniach od iniekcji.
Mimo że efekt leczenia jest długotrwały (efekt przeciwbólowy utrzymuje się do około 6 miesięcy), czasem w uzasadnionych przypadkach, tj. w przypadku nawrotu bólu w stawie, zabieg może być powtórzony. Decyzja o konieczności powtórzenia zabiegu podania wiskosuplementu należy zawsze do lekarza. Okres skuteczności zastosowanego leczenia niewątpliwie zależy od stopnia zaawansowania procesu chorobowego oraz poziomu aktywności fizycznej chorego.
Wskazania do stosowania iniekcji kwasu hialuronowego:
- leczenie zmian zwyrodnieniowych chrząstki stawowej
- leczenie pourazowych uszkodzeń chrzęstnych
- leczenie przeciążeniowych urazów łąkotki w skutek jej odwodnienia
- zabezpieczenie chrząstki stawowej przed dalszym uszkodzeniem oraz działanie przeciwbólowe i przeciwzapalne
Przeciwskazania do stosowania iniekcji kwasu hialuronowego:
- ropne zapalenia stawów
- choroby zapalne
- aktywne zakażenia bakteryjne
- zdekompensowana cukrzyca
- zmiany skórne stawów kolanowych w okolicy iniekcji
- zaburzenia krzepnięcia, np. wywołane stosowaniem leków przeciwkrzepliwych
- przyjmowanie leków immunosupresyjnych
- obecność implantów stawu kolanowego, którego miałaby dotyczyć iniekcja
ZASTOSOWANIE OSOCZA BOGATOPŁYTKOWEGO W LECZENIU ORTOPEDYCZNYM
Dzięki wieloletnim badaniom naukowców z całego świata – od niedawna – niektóre schorzenia ortopedyczne można leczyć nieoperacyjnie! Terapia osoczem bogatopłytkowym (PRP) rewelacyjnie sprawdza się w przypadku terapii np. skręcenia kolana, przewlekłych urazów ścięgien oraz innych urazów.
Dotychczas schorzenia te wymagały długotrwałego stosowania leków, fizykoterapii, a nawet operacji. Dzięki terapii osoczem bogatopłytkowym, stosujący ją sportowcy nie tylko uniknęli długiej rekonwalescencji, ale szybko wrócili do rywalizacji sportowej. Terapia osoczem bogatopłytkowym jest obecnie jedną ze skuteczniejszych metod małoinwazyjnych regeneracji uszkodzonych tkanek miękkich. Wszystko dzięki zawartym w osoczu bogatopłytkowym czynnikom wzrostu, intensywnie przyspieszającym gojenie się ran, stymuluje odbudowę mięśni, ścięgien oraz stawów.
PRP podajemy na dwa sposoby:
- Preparatem osocza bogatopłytkowego ostrzykujemy uszkodzoną okolicę lub tkankę. Na przykład, w przypadku przewlekłego zapalenia ścięgna Achillesa. Mieszankę osocza bogatopłytkowego i środka miejscowo znieczulającego można wstrzyknąć bezpośrednio w chorobowo zmienioną tkankę. W ciągu kilku następnych dni pacjent może odczuwać w okolicy iniekcji dolegliwości bólowe, które jednak z biegiem czasu mijają i pacjent zaczyna odczuwać korzystny efekt leczenia.
- Osocze bogatopłytkowe może być również wykorzystywane do przyspieszenia gojenia po zabiegach operacyjnych. Na przykład, w przypadku zabiegu operacyjnego rekonstrukcji więzadła krzyżowego przedniego możemy śródoperacyjnie dokonać iniekcji osocza bogatopłytkowego w przeszczepiany graft celem przyspieszenia i poprawienia procesu gojenia.
Wskazania do zastosowania terapii osoczem bogatopłytkowym:
- łokieć tenisisty
- łokieć golfisty
- ostrogi piętowe
- kolano skoczka (zapalenia więzadła właściwego rzepki)
- kolano biegacza
- kontuzje/uszkodzenia ścięgien, mięśni i więzadeł
- zmiany zwyrodnieniowe ścięgna Achillesa
- urazy i zmiany przeciążeniowe
- liczne schorzenia i kontuzje stawów – biodrowych, kolanowych, łokciowych itp.
- w złamaniach i braku zrostu po złamaniach (tzw. stawy rzekome)
- w celu przyspieszenia procesu gojenia się tkanek miękkich – trudno gojące się rany
- zapalenie ścięgien gęsiej stopki
- zapalenie kaletki krętarza większego kości udowej
- tendinopatie stożka rotatorów barku, zespół cieśni podbarkowej
A także jako terapia wspomagająca leczenie:
- ubytków chrząstki stawowej: pourazowych i zwyrodnieniowych
- po rekonstrukcji więzadła krzyżowego przedniego (ACL), szyciu łąkotek, naprawach chrząstki stawowej
- zaburzeń zrostku kostnego
- trudno gojących się ran, owrzodzeń
- pooperacyjne: po zabiegach naprawczych ścięgien np. Achillesa
Zalety terapii osoczem bogatopłytkowym
- metoda iniekcji jest mało inwazyjna
- wysoka skuteczność terapii – ok. 90%
- bezpieczeństwo terapii – brak reakcji alergicznych, zakażeń itp.
- mała bolesność zabiegu,
- krótki okres rekonwalescencji po zabiegu
Przebieg terapii osoczem bogatopłytkowym
Specjalista na podstawie przeprowadzonych badań lekarskich zdecyduje, czy Pacjent może zostać poddany takiej terapii.
Dwa – trzy tygodnie przed zabiegiem należy unikać niesteroidowych leków przeciwzapalnych. Przeciwbólowo można stosować tramadol oraz paracetamol. Ponadto, dzień przed zabiegiem pić dużo płynów. W dniu zabiegu, Pacjent nie musi być na czczo.
Zabieg podania preparatu trwa około 30-40 minut i odbywa się w gabinecie lekarskim. W celu uzyskania osocza bogatopłytkowego pobiera się krew żylną (zwykle od 15 do 50 ml). Krew jest przetwarzana za pomocą urządzenia do wirowania. Proces wirowania trwa od kilku do kilkunastu minut, w zależności od rodzaju zestawu do otrzymywania osocza bogatopłytkowego. Miejsce iniekcji jest bardzo dokładnie dezynfekowane. Zabieg wstrzykiwania osocza bogatopłytkowego wykonywany może być pod kontrolą USG lub bez niego (zależnie od miejsca iniekcji). Podczas zabiegu pacjent jest proszony o zrelaksowanie się (często w pozycji leżącej). Za pomocą strzykawki z igłą, lekarz wstrzykuje niewielką ilość (często zaledwie od 3 do 6 ml) bogatego w płytki osocza do tkanek chorobowo zmienionych. Następnie zakładany jest jałowy opatrunek.
Bezpieczeństwo terapii osoczem bogatopłytkowym
Dzięki wykorzystaniu preparatu uzyskanego z krwi Pacjenta, można uniknąć powikłań typowych dla terapii wykorzystujących preparaty “obce” dla organizmu – reakcji alergicznych oraz zakażeń. Osocze bogatopłytkowe jest preparatem autologicznym i jako taki nie stanowi źródła zakażenia wirusowym zapaleniem wątroby czy HIV.
Przeciwskazania do terapii osoczem bogatopłytkowym
- zespół wątrobowo-nerkowy
- przewlekłe choroby wątroby
- leczenie immunosupresyjne
- zakażenie wirusami (HCV, HBS, HIV)
- sklerodermia
- immunologiczne choroby naczyń
- alergie na nukleotydy
- choroby krwi (np. trombocytopenia)
- posocznica i inne stany przewlekłych chorób infekcyjnych
Ostrożność i współpraca z innymi specjalistami jest konieczna przy stosowaniu przewlekłego leczenia przeciwkrzepliwego.
Należy pamiętać, że o kwalifikacji do terapii osoczem bogatopłytkowym zawsze decyduje lekarz specjalista po szczegółowym badaniu lekarskim.
Zalecenia po zabiegu
Po zabiegu wymagane jest unieruchomienie ostrzykniętego miejsca przez okres kilku dni, w zależności od lokalizacji ciała, za pomocą ortezy, szyny gipsowej lub temblaka. W przypadku unieruchomienia kończyny dolnej pacjent zobowiązany jest poruszać się za pomocą kul (w które musi się zaopatrzyć przed zabiegiem) oraz przez okres unieruchomienia oraz kolejnych siedem dni należy stosować profilaktykę przeciwzakrzepową – szczegółowych informacji udziela lekarz prowadzący terapię.
Kilka dni po zabiegu mogą występować miejscowe dolegliwości bólowe – dla złagodzenia dolegliwości można stosować paracetamol lub tramadol – należy bezwzględnie unikać stosowania niesteroidowych leków przeciwzapalnych (NLPZ). Dolegliwości bólowe związane są z miejscową reakcję na iniekcję w postaci obrzęku. Pacjenci powinni prowadzić oszczędzający tryb życia oraz unikać przeciążania kończyny. W celu uśmierzenia dolegliwości bólowych należy stosować zimne kompresy kilka razy dziennie przez 10 do 20 minut. Pacjenci, którzy wykonują nieobciążającą, niefizyczną pracę mogą do niej powrócić często już następnego dnia.
Konieczne są kontrole ortopedyczne. Pierwsza z nich powinna się odbyć 7 do 10 dni od daty zabiegu. Podczas tej kontroli oceniamy funkcję kończyny oraz stopień nasilenia dolegliwości bólowych. Kolejna wizyta następuje po 3 tygodniach od podania osocza bogatopłytkowego, podczas której ponownie oceniana jest funkcja kończyny, dolegliwości bólowe oraz ocena potrzeby ewentualnego wdrożenia odpowiedniej rehabilitacji ruchowej. Wykonywanie prostych ćwiczeń fizycznych, dzięki którym możliwe jest odbudowanie tkanki mięśniowej wokół stawu powoduje zmniejszenie objawów choroby zwyrodnieniowej stawów i może spowolnić lub powstrzymać dalszy jej postęp.
Jak często należy poddawać się terapii?
To bardzo indywidualna kwestia. Decyzję podejmuje lekarz ortopeda. Maksymalnie w ciągu sześciu miesięcy można podać do trzech zastrzyków. Jednak większość pacjentów uzyskuje znaczną ulgę już po pierwszym lub drugim zastrzyku.
INIEKCJE KOMÓREK MEZENCHYMALNYCH (MACIERZYSTYCH) DO STAWÓW
Metoda pozyskiwania komórek mezenchymy (potocznie nazywanymi komórkami macierzystymi) z własnej tkanki tłuszczowej pacjenta, uważana jest za przełom w terapii komórkowej i medycynie regeneracyjnej. Za jej pomocą można leczyć wiele schorzeń. Komórki mezenchymy i regeneracyjne coraz częściej wykorzystuje się do leczenia chorób zwyrodnieniowych stawów w ortopedii, urazów ścięgien i więzadeł w medycynie sportowej, chirurgii rekonstrukcyjnej i plastycznej, a także medycynie estetycznej.
Komórki mezenchymy występują u każdego człowieka, ale z upływem lat mamy ich coraz mniej. W naszym organizmie pełnią rolę naprawczą i rekonstrukcyjną. Wędrują za pośrednictwem krwi po naszym organizmie i ujawniają swoje działanie w miejscach uszkodzeń komórek lub tkanek. Niestety, nasze stawy, łąkotki i ścięgna należą do słabo ukrwionych obszarów, stąd trudności organizmu w ich samoistnej regeneracji lub naprawie. Choroba zwyrodnieniowa stawów jest postępującym procesem uszkodzenia chrząstki stawowej i warstwy podchrzęstnej kości, która wywołuje ból i sztywność stawów. Jest następstwem przebytych stanów zapalnych, w tym również reumatoidalnego; urazów lub drobnych uszkodzeń, a czasem po prostu starzenia się organizmu. Prowadzi to do znacznego fizycznego upośledzenia, ograniczenia aktywności i jakości życia, czego nieuchronnym następstwem jest otyłość, choroby serca i krążenia.
Najnowsze badania wykazały , że dorosłe komórki mezenchymy pozyskane z tkanki tłuszczowej (ADSCs Adipose Derived Stem Cells) mogą różnicować się w chrząstki i kości, co daje potencjalne możliwości leczenia w chorobie zwyrodnieniowej stawów. Podane dostawowo dodatkowe komórki mezenchymy z własnej tkanki tłuszczowej, razem z PRP dążą do regeneracji i naprawy uszkodzonych chrząstek stawowych i tkanek, zmniejszenia stanu zapalnego i bólów stawów.
Proces naprawy trwa kilka miesięcy, ale niektórzy pacjenci stwierdzają poprawę nawet w ciągu kilku tygodni. W leczeniu stanów zapalnych i pourazowych ścięgien i więzadeł (np. tzw. łokieć tenisisty) komórki macierzyste i regeneracyjne podawane są miejscowo w okolice uszkodzonych struktur.
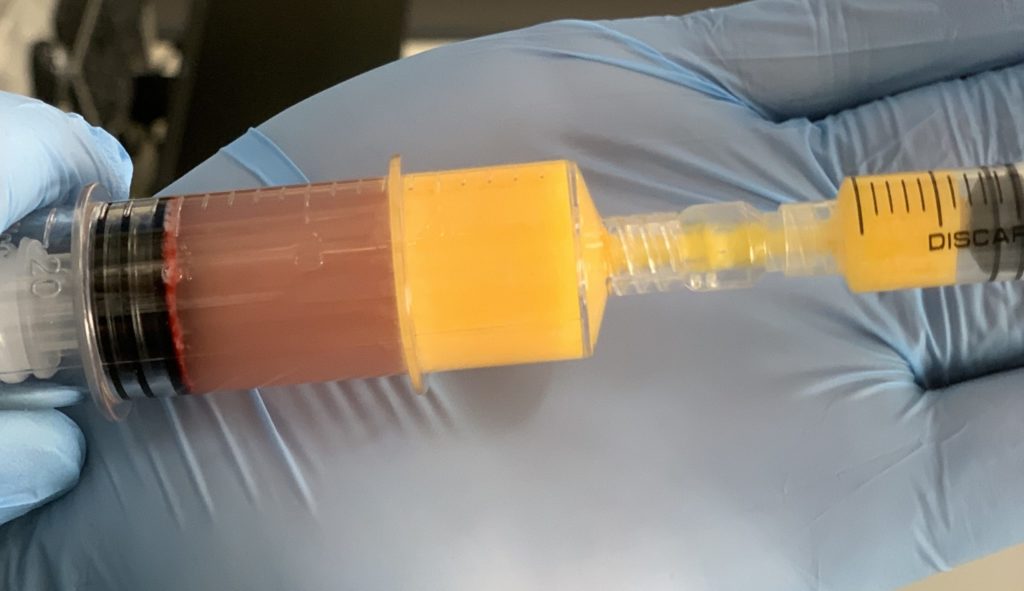
Komórki mezenchymy pozyskuje się z własnej tkanki tłuszczowej. Proces pozyskiwania komórek mezenchymy trwa ok. 50 min, przez co nie ma potrzeby hospitalizowania pacjenta. Zabieg wykonywany jest w znieczuleniu miejscowym, w warunkach ambulatoryjnych. Skoncentrowane komórki mezenchymy są wykorzystywane do bezpośredniej iniekcji.
INIEKCJE PREPARATAMI SUROWICY Z BIAŁKAMI PRZECIWZAPALNYMI
Terapia surowicą zawierającą białka przeciwzapalne to nowoczesna, bezpieczna, nieoperacyjna terapia biologiczna dla osób cierpiących na przewlekłe schorzenia stawów, ścięgien oraz zespoły bólowe kręgosłupa.
Terapia polega na podaniu w zastrzyku (iniekcji) surowicy zawierającej białka przeciwzapalne (IL-1RA) bezpośrednio do źródła zapalenia, czyli do stawu.
Działanie białka IL-1RA polega na blokowaniu receptorów cytokiny prozapalnej, która odpowiedzialna jest za powstawanie procesu zapalnego, powodującego reakcję bólową oraz degradację chrząstki.
Surowica zawierająca białka przeciwzapalne neutralizuje cytokinę IL-1, hamując proces zapalny i jego objawy, w tym ból, zapobiegając niszczeniu chrząstki stawowej.



Przebieg kuracji
- Pełna kuracja wymaga od 3 do 5 iniekcji, a jej ilość ustalana jest wraz z lekarzem w zależności od lokalizacji stanu zapalnego oraz nasilenia dolegliwości bólowych.
- Iniekcja jest zabiegiem autologicznym (surowicę pozyskuje się z własnej krwi pacjenta), co minimalizuje problemy dotyczące bezpieczeństwa związanego z reakcją alergiczną czy przenoszeniem chorób. Dodatkowo może ona być łączona z innymi zabiegami, stymulując w ten sposób działanie biologiczne.
- Efekty zaczynają być odczuwalne po kilku tygodniach w zależności od typu schorzenia, lokalizacji oraz jego nasilenia. Zalecane jest zakończenie pełnej terapii, nawet jeżeli już w jej trakcje ustąpią dolegliwości bólowe.
Wskazania do terapii surowicą zawierającą białka przeciwzapalne
1. Artroza (zwyrodnienie) wszystkich stawów: stopień I – III (według Kellgrena)
- gonatroza
- koksartroza
- artroza stawu barkowego
- artroza stawu skokowego
- artroza stawów rąk i palców
2. Zmiany zwyrodnieniowe kręgosłupa
- artroza stawów lędźwiowych
- osteochondroza
- spondyloartroza
3. Uszkodzenie krążków międzykręgowych
- wypuklina krążka międzykręgowego
- wypadnięcie krążka miedzykręgowego z podrażnieniem korzenia nerwu
4. Entezopatia
- achillodynia
- łokieć tenisisty
- łokieć golfisty
5. Naderwanie włókien mięśniowych lub pęczków mięśniowych
6. Choroba Bechterewa
CENNIK
| Usługa | Cena |
|---|---|
| Konsultacja ortopedyczna | 350 PLN |
| Konsultacja ortopedyczna kontrolna | 300 PLN |
| Konsultacja ortopedyczna z punkcją stawu | 400 PLN |
USG bioder z konsultacją ortopedyczną (zalecane u niemowląt w: 4 tygodniu, 3 i 6 miesiącu życia) | 400 PLN |
| Iniekcje dostawowe wraz z konsultacją | |
Iniekcja dostawowa kwasu hialuronowego (preparatem długodziałającym) | 700-1000 PLN (zaleznie od rodzaju preparatu kwasu hialuronowego) |
| Iniekcja dostawowa osocza bogatopłytkowego | 1200 PLN |
| Kolejne podanie przy następnej wizycie | 1000 PLN |
| Iniekcja dostawowa osocza bogatopłytkowego z kwasem hialuronowym | 1700 PLN |
| Kolejne podanie przy następnej wizycie | 1500 PLN |
| Iniekcja dostawowa komórek mezenchymalnych jeden staw | 7200 PLN |
| Iniekcja dostawowa komórek mezenchymalnych dwa stawy | 12000 PLN |
| Terapia Sanakin jedna iniekcja | 1000 PLN |
| Terapia Sanakin dwie iniekcje | 1900 PLN |
| Terapia Sanakin trzy iniekcje | 2700 PLN |
| Terapia Sanakin cztery iniekcje | 3500 PLN |

